Ischemická kardiomyopatie

Obsah
Ischemická kardiomyopatie - onemocnění, hlavní buňky myokardu (myocyty), kvůli jejich nedostatku energie. Tento výklad umožnil Mezinárodní klasifikace nemocí (MKN - 10) začlenit nemoc není ve skupině kardiomyopatie, a odkazoval se s odrůdami kódových chronickou ischemickou chorobou srdeční I25.5.
Původ termínu (-patiya) prošla mnoha změnami. Odráží se v něm odlišný postoj k této nemoci. K dnešnímu dni neexistuje shoda mezi vědci o původu nemoci, existují spory a vyhledávat konkrétní důvody:
- někteří věří, ischemickou kardiomyopatií důsledek akutního infarktu myokardu;
- jiní připisují počátečních stádiích vývoje či manifestaci ischemické choroby srdeční;
- jiní jsou považovány za hlavní příčinu selhání srdce.
když diagnostikována
V souladu s evropskými a americkými standardy kardiologii, jako diagnóza se provádí až do 75% pacientů v případě srdečního selhání definovány jako ischemické dilatační kardiomyopatie. To neodpovídá MKN, ale odráží příčiny a důsledky nemoci.
Ze všech forem ischemické choroby srdeční, kardiomyopatie účtech podíl 5-8%. A pokud jste v porovnání s ischemickou formou obecných patologických případech může být až 13% všech kardiomyopatie.
Nemoc je detekována převážně u mužů (90%), nejvýraznější věku - od 45 do 55 let.
Patologické změny v srdci
Zúžení koronárních tepen je stav hypoxie, většina „pracovní“ buňky v těle - svalové buňky. Nedostatek kyslíku výrazně snižuje možnost výroby elektrické energie, protože proces získávání biochemických potřeby kalorií povinné přítomnosti kyslíkových molekul, enzymů, koenzymů, hormonů, vitamínů, glukózy, ketonů, aminokyselin, mastných kyselin.
Myocyty „know how“ pro výrobu energie v anoxického režimu, ale není dostačující k zajištění náležité fungování myokardu. V důsledku toho se hmotnost srdce zvyšuje.
Někteří výzkumníci argumentují, ztluštění stěny levé síně (větší než 1,5 cm) byly výrazně méně pravděpodobné změny se týkají pravé síně. Zahušťující není doprovázeno porušením celkového objemu komory. Jiní tvrdí, že tloušťka stěny nemění (ne více než 11 mm). Existují případy, kdy podobné změny v oddílu. V počáteční fázi expanze levé komory a vpravo je zapojen. Na procesu likvidace trvá 3 až 6 měsíců.
Patologické změny v srdci, které způsobují ischemickou kardiomyopatií, rozdělených do 2 možnosti:
- všestranný tvar - rostoucí obavy stejně pravého a levého srdce;
- asymetrický - jedna z komor ke změně v průběhu druhého.
Funkční změny lze nazvat „slabost“ srdečního svalu. Slábnoucí příležitosti pro pumpuje krev do krevního oběhu. Tvaru srdeční selhání.
Změny na buněčné úrovni
Myokard je hmotnost smrt myocytů vzhledem k malé fokální nekrózy, fibrózy, nahrazení tukové tkáně a zánětu. Myofibrilami změnit a rozpad. Ischemie výsledky v různých forem poškození myocytů:
- rozpuštění (lýza) vláken;
- vytvořena kontraktura (husté vláknité prameny);
- „Glybchaty rozpad“ - drcení vláken do jednotlivých kusů je popisován jako nejzávažnější poškození provedení;
- Nové svazky myofibrilami jsou podlouhlé, nejsou umístěny podél linie řezů, takže „práce“ asynchronní a chaotická.

Plot se změněnými myofibrilami pod mikroskopem
V roce 1984, byl termín, který charakterizuje buňky jako „spící“ ve Spojených státech a v myokardu „spánku“ (není schopna snížit). Funkce v živých buňkách se sníží úměrně ke stupni poruchy prokrvení věnčitých cév. Vědci se domnívají, tento mechanismus je adaptivní, což snižuje myokardu musí odpovídat s příchozím napájením. V tomto případě není detekován příznaky infarktu.
Současně navrhla název „ohromený“ myokardu. Pro tento dysfunkce je charakterizována zachování normálního prokrvení srdce v klidu.
Možné příčiny nemocí
V těchto případech jsou změny potvrzeny anamnestických údajů, EKG dynamikou. Zvláštní význam má formu tichého infarktu myokardu.
Zůstává nejasné vzhledu primární patologie bez elektrokardiografických abnormalit, ale tíhne k Ischemická choroba způsobuje klinické příznaky (angina).
jsou považovány za přitěžující okolnosti:
- hypertenze;
- Snížení hodnoty krevního lipoproteinu struktury vzhůru nízký podíl hustotu;
- nezdravý životní styl alkohol, kouření, nedostatek fyzické aktivity;
- onemocnění štítné žlázy, diabetes;
- škodlivé účinky hormonů nadledvinek, katecholaminů;
- poruchy centrálního regulace během stresu, zvýšené nervové zatížení;
- dědičná přecitlivělost a „zranitelnost“ z buněk myokardu.
charakteristické symptomy
Klinický obraz ischemické kardiomyopatie nutně zahrnuje 3 typické příznaky:
- 100% pacientů má příznaky městnavého srdečního selhání;
- v 50-70% případů jsou typické příznaky anginy pectoris;
- od 20% do poloviny pacientů trpí různými tromboembolické komplikace.

Pacient si stěžoval na typickou pro jakoukoli chorobou srdeční
Povinné toho jsou více či méně výrazné příznaky selhání levé komory:
- dušnost při fyzické a nervové zátěže;
- astmatické záchvaty v noci;
- únava, slabost;
- retence moči, otoky chodidel a nohou;
- přibývání na váze.
Onemocnění se vyskytuje a pomalu vyvíjí. Někteří pacienti necítí žádnou poruchu, nechodí k lékaři.
Mezi další projevy mohou dávat pozor na následující:
- stabilní angina pectoris;
- kašel;
- tupá bolest v pravém horním kvadrantu;
- tachykardie a různé formy arytmií;
- ztráta chuti k jídlu.
Symptomy se mohou objevit paroxysmální a opakované zřídka. Takže pacienti nemají okamžitě vyhledat lékařskou pomoc, a vhodná léčba je zpožděn.

Kašel a praská v nižších oblastech plic naznačují selhání srdce
diagnostické funkce
Lékařské vyšetření odhalí:
- otoky nohou a nohou;
- zvětšení jater;
- pestrobarevný šelesty na poslechem plic;
- rychlý a abnormální srdeční rytmus;
- Expanze na levém okraji podpaží;
- systolický šelest u špice tvořené relativní poruchy mitrální chlopně s natažené levé komory.
EKG je určena přetížení levé komory u 80% pacientů sinusový rytmus vpravo. Arytmie různých typů:
- PVC - vzácný;
- fibrilace síní je přítomen u 15-20% pacientů;
- porušení atrioventrikulární vedení - asi 5%;
- svazek blok větve - až do 15%;
- elektrolytů změny v srdečním svalu.

Radiograficky potvrdil prodloužení levé komory
Na základě vyhodnocení rentgenu u pacientů charakterizovaných příznaky aortální aterosklerózy:
- těsnicí stěně;
- expanze v průměru;
- kalcifikace v ústech;
- prodlužování a otočením stoupající část a oblouk.
Nemůžeme vyloučit formu kardiomyopatie s normální úrovně výkonu, to je voláno - srdeční selhání se zachovanou ejekční frakcí.
Koronární angiografie s kontrastními koronárních cév často odhalí více trombotických změn v odvětvích tepen. Méně často se tyto změny nesplňují závažnost stavu a stížností pacienta. Tyto rozdíly potvrzují vaskulární zánět podílet na vzniku kardiomyopatie.
Zejména volba metody zjišťování
Myokardiální biopsie provádí ve vzácných případech, diferenciální diagnostice nádoru. Po katetr se vloží do speciálního zařízení, které snímá tkáně pro analýzu.
Za účelem optimální léčby je důležité určit záložní kvalifikací se infarkt úroveň životaschopnosti myocytů ve znevýhodněných oblastech. Může být instalován s pomocí speciálních studií s izotopy (thalium fluorodeoxyglukóza), které mají afinitu k tkáně srdečního svalu. Výsledkem je prognostický test, prudký pokles životaschopných buněk ukazuje výsledky léčby nefunkční. při určování taktiky léčebná metoda má svá omezení, a jeho svědectví je nutné v následujících situacích:
- při výběru pacientů pro chirurgii pro transplantaci srdce a revaskularizace (obnovení dodávky krve);
- s onemocněním koronárních tepen prokázanou, absence velké jizvy se snížením ejekční frakce na 35% nebo méně.
Lékaři považován za nebezpečný Použití techniky u pacientů s anginou stabilní funkční třídy čtvrtého a nestabilní formě.
MRI u pacientů, kteří podali defibrilátory, kardiostimulátory, cévní studie prováděné v režimu. To eliminuje riziko nežádoucích situací.
Rozdíly oproti dilatační kardiomyopatie
Je nutné provést diferenciální diagnostiku dilatační kardiomyopatie.
Běžné příznaky:
- zvětšení srdce;
- určení oblastí poškození kontraktility myokardu;
- přítomnost jizev v srdečním svalu;
- rostoucí selhání.
častější u ischemické kardiomyopatie formě:
- infarkt myokardu v minulosti;
- přítomnost typických symptomů anginy pectoris;
- změny EKG, koronární angiografie potvrzující stenózou koronárních tepen, kardio typ difúzní.
Méně časté projevem koronární trombózy a embolie formě považováno jako komplikace onemocnění: detekován u 40% pacientů, a v dilatační provedení - 60%.
Pomocné symptomy u 35% pacientů jsou v anamnestických údajů. „Ischemická“ typ kardiomyopatie je potvrzena přítomnost rizikových faktorů.
léčba
Moderní kardiologie umožnila zastavit destrukci buněk myokardu během časných stadiích onemocnění. Komplex léčba zahrnuje:
- Režim s omezením fyzické aktivity, stresu, dostatečný odpočinek;
- poháněn antisclerotic diety;
- užívání léků ze skupiny adrenoblokatorov (Carvedilol);
- použití diuretik jako je furosemid a spironolaktonu;
- srdeční glykosidy tachykardie;
- Pokud máte podezření, nebo mají historii trombózy - nepřímých antikoagulancií.
chirurgické metody
Pro obnovení myokardu vaskularizace je nezbytnou podmínkou pro udržení dostatečného množství živých buněk. Koronární bypass se provádí, po kterém následuje během probíhající konzervativní léčbě anginy pectoris a srdečního selhání.
Když je vyjádřena zjizvení revaskularizace považováno za nevhodné a dokonce nebezpečné pro život pacienta. Operace volba může být:
- odstranění výdutě srdce;
- Instalace kardiostimulátoru;
- transplantace srdce.
komplikace
Patologické změny ischemickou kardiomyopatií může vést k těmto důsledkům:
- závažné srdeční selhání typu levé a pravé komory;
- zvýšit ischemie procesů;
- akutní infarkt myokardu;
- arytmie;
- smrtí.

Schéma léčebných výsledků v závislosti na stupni životaschopnosti myocytů
výhled
Ischemická kardiomyopatie je jiná forma horší prognóza pacientova života ve srovnání s ostatními. Důvody pro toto:
- závažné, život ohrožující arytmie;
- možné fatální komplikace;
- dlouhý a složitý chirurgický zákrok;
- použití v léčbě různých účinných léčiv.
úmrtí Indikační u pacientů konzervativní léčbě se zavedenou viability myokardu je 16%, zatímco za použití pracovní postupy - 3,2%. Když non-životaschopný myokardu tyto hodnoty jsou téměř stejná, od 6,2 do 7,7%.
Pacienti s příznaky ischemii myokardu musí podstoupit vyšetření pro včasnou diagnózu kardiomyopatie. Řádné a včasné léčby může ušetřit a prodloužit život pacienta.
 Kardiomyopatie u dětí a dospělých: vzhledu, tvaru, příznaky, jak se chovat
Kardiomyopatie u dětí a dospělých: vzhledu, tvaru, příznaky, jak se chovat Kardiomyopatie - co je to nemoc?
Kardiomyopatie - co je to nemoc? Co znamená diagnóza „difúzní kardio“?
Co znamená diagnóza „difúzní kardio“? Ischemická choroba srdeční - co to je? Příznaky, prevence a léčba nemocí
Ischemická choroba srdeční - co to je? Příznaky, prevence a léčba nemocí Chronické srdeční selhání
Chronické srdeční selhání Příznaky různých forem kardiomyopatie a jeho diagnóze
Příznaky různých forem kardiomyopatie a jeho diagnóze Různé typy kardiomyopatie: výskyt, diagnostika a léčba onemocnění
Různé typy kardiomyopatie: výskyt, diagnostika a léčba onemocnění Infarkt myokardu
Infarkt myokardu Levé komory typu diastolická dysfunkce 1
Levé komory typu diastolická dysfunkce 1 Paroxysmální komorové tachykardie a její léčba
Paroxysmální komorové tachykardie a její léčba Zejména sekundární kardiomyopatie a její léčba
Zejména sekundární kardiomyopatie a její léčba Ischemická choroba srdeční (ICHS)
Ischemická choroba srdeční (ICHS) Kardiomyopatie
Kardiomyopatie Alkoholická kardiomyopatie a její léčba
Alkoholická kardiomyopatie a její léčba Dyshormonal kardiomyopatie a její léčba
Dyshormonal kardiomyopatie a její léčba Těžce dýchal a bolí srdce
Těžce dýchal a bolí srdce Adrenalin návod
Adrenalin návod Sekundární kardiomyopatie (alkohol, thyrotoxic)
Sekundární kardiomyopatie (alkohol, thyrotoxic) Hlavní způsobů léčení kardiomyopatie
Hlavní způsobů léčení kardiomyopatie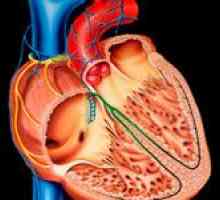 Dilatační kardiomyopatie (DCM) a její léčba
Dilatační kardiomyopatie (DCM) a její léčba Jednoduché lidové tajemství v léčbě kardiomyopatie
Jednoduché lidové tajemství v léčbě kardiomyopatie
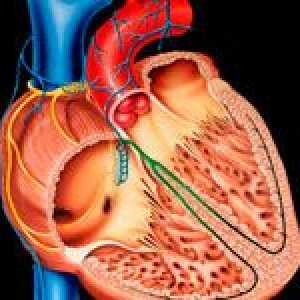 Dilatační kardiomyopatie (DCM) a její léčba
Dilatační kardiomyopatie (DCM) a její léčba Kardiomyopatie u dětí a dospělých: vzhledu, tvaru, příznaky, jak se chovat
Kardiomyopatie u dětí a dospělých: vzhledu, tvaru, příznaky, jak se chovat Jaké jsou příčiny varixů
Jaké jsou příčiny varixů Různé typy kardiomyopatie: výskyt, diagnostika a léčba onemocnění
Různé typy kardiomyopatie: výskyt, diagnostika a léčba onemocnění Těžce dýchal a bolí srdce
Těžce dýchal a bolí srdce Jednoduché lidové tajemství v léčbě kardiomyopatie
Jednoduché lidové tajemství v léčbě kardiomyopatie Alkoholická kardiomyopatie a její léčba
Alkoholická kardiomyopatie a její léčba Sekundární kardiomyopatie (alkohol, thyrotoxic)
Sekundární kardiomyopatie (alkohol, thyrotoxic) Co znamená diagnóza „difúzní kardio“?
Co znamená diagnóza „difúzní kardio“? Ischemická choroba srdeční - co to je? Příznaky, prevence a léčba nemocí
Ischemická choroba srdeční - co to je? Příznaky, prevence a léčba nemocí